Thụ tinh trong ống nghiệm (IVF) là kỹ thuật được áp dụng trong điều trị vô sinh, mang lại tỷ lệ thành công cao. Một chu kỳ thụ tinh ống nghiệm gồm bước chuẩn bị, kích trứng, theo dõi nang noãn, chọc hút trứng, thụ tinh, chuyển phôi, bổ sung nội tiết tố, thử thai và theo dõi.
Đầu tiên, tại phòng khám vô sinh hiếm muộn, hai vợ chồng sẽ chuẩn bị và bổ sung hồ sơ bệnh, bao gồm thăm khám và làm các xét nghiệm sau:
Sau khi làm xét nghiệm, nếu tất cả các kết quả đều bình thường, bệnh nhân sẽ được yêu cầu nộp giấy đăng ký kết hôn, chứng minh nhân dân bản sao kèm bản chính để đối chiếu. Nếu các giấy tờ hợp lệ, hai vợ chồng sẽ có lịch hẹn để bắt đầu đợt điều trị.
Khởi đầu chu kỳ thụ tinh ống nghiệm là dùng thuốc ngừa thai một tháng trước khi vào giai đoạn kích thích buồng trứng. Điều này sẽ đảm bảo sử dụng thuốc ngăn rụng trứng đúng thời điểm nếu bệnh nhân đang có chu kỳ kinh không đều.
Kích thích buồng trứng là bước thứ 2 trong chu kỳ thụ tinh ống nghiệm, việc thực hiện tùy thuộc vào phác đồ dài hay ngắn. Với phác đồ dài, bác sĩ bắt đầu tiêm thuốc GnRH từ ngày thứ 21 của chu kỳ trước. Với phác đồ ngắn, tiến hành kích buồng trứng khi đang hành kinh.
Hiện có nhiều phác đồ được áp dụng trong kích thích buồng trứng, mỗi phác đồ dựa vào một cơ chế sinh lý khác nhau dù sử dụng chung một loại thuốc, song có nhóm bệnh nhân sẽ đáp ứng với phác đồ này tốt hơn so với phác đồ khác. Tuy nhiên, khi thay đổi phác đồ cho bệnh nhân thì không có nghĩa là đáp ứng điều trị sẽ thay đổi theo, từ kém sang tốt.
Quá trình theo dõi nang noãn sẽ được đánh giá bằng cách thực hiện siêu âm qua đường âm đạo và xét nghiệm nội tiết tố trong máu, nhiều lần trong chu kỳ thụ tinh ống nghiệm. Dựa vào kết quả này, bác sĩ sẽ có sự điều chỉnh liều thuốc phù hợp với sự phát triển của nang noãn.
HCG (Human chorionic gonadotropin) là một loại thuốc thuộc nhóm nội tiết, có tác dụng kích thích noãn trưởng thành hoàn toàn. Việc xác định ngày tiêm hCG thích hợp là rất quan trọng, vì trên cơ sở đó sẽ xác định thời gian chọc hút trứng.
HCG có tác dụng kích thích noãn trưởng thành hoàn toàn
Trứng của người nữ sẽ được hút từ buồng trứng bằng kim, dưới sự hướng dẫn của siêu âm và gây mê, giúp bệnh nhân đỡ đau và cảm thấy thoải mái hơn. Tổn thương mô và nhiễm trùng rất hiếm khi xảy ra.
Chọc hút trứng được thực hiện trong khoảng 34 - 36 giờ sau khi tiêm hCG. Thuốc gây mê được tiêm qua đường tĩnh mạch (giúp giảm đau và gây mê) để giảm bớt sự khó chịu xảy ra trong suốt quá trình thực hiện thủ thuật. Hầu hết các bệnh nhân đều ngủ trong quá trình chọc hút trứng. Đầu dò siêu âm được đưa vào đường âm đạo dùng để quan sát buồng trứng và các nang noãn bên trong buồng trứng. Một kim dài có thể quan sát trên siêu âm được dùng để hút dịch từng nang. Dịch hút được bao gồm dịch nang, tế bào nang và trứng. Bác sĩ sẽ tiến hành chọc hút trứng và dịch nang vào trong một ống nghiệm và nhân viên phôi học sẽ xác định trứng trong dịch nang dưới kính hiển vi.
Sau chọc hút vài ngày, một số ít trường hợp có thể bị ra máu âm đạo và căng tức bụng. Thông thường, bệnh nhân sẽ hồi phục hoàn toàn sau từ 1 - 2 ngày. Nếu sau đó, bệnh nhân có dấu hiệu căng tức bụng, chướng bụng, nôn và buồn nôn, tiểu ít... cần thông báo cho bác sĩ điều trị.
Số lượng trứng chọc hút có liên quan tới số lượng buồng trứng, vị trí buồng trứng có thể chọc hút và số lượng nang noãn phát triển khi được kích thích buồng trứng. Trung bình mỗi bệnh nhân sẽ chọc hút được từ 8 đến 15 trứng.
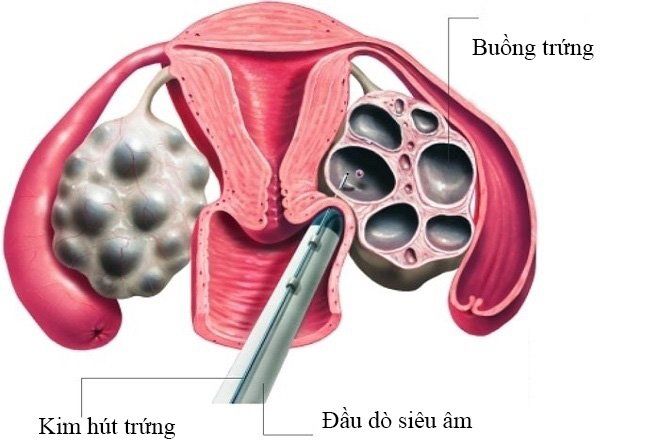
Hình ảnh chọc hút trứng qua đường âm đạo
Tinh trùng và trứng sẽ được đặt chung với nhau để thụ tinh dưới một điều kiện đặc biệt (điều kiện môi trường nuôi cấy, nhiệt độ, độ ẩm và ánh sáng thích hợp) để hỗ trợ cho việc thụ tinh. Môi trường nuôi cấy được thiết lập để giúp quá trình thụ tinh diễn ra trong điều kiện tốt nhất bình thường và phôi có thể phát triển trong giai đoạn sớm. Nhờ nuôi dưỡng trong điều kiện phòng thí nghiệm mà người ta có thể nhận biết được phôi nào phát triển tốt, phôi nào kém hoặc không phát triển.
Tinh trùng được lấy bằng cách cho người nam thủ dâm vào buổi sáng trong ngày chọc hút trứng, sau đó tinh trùng sẽ được tách khỏi tinh dịch. Nếu bệnh nhân gặp khó khăn trong việc lấy tinh trùng thì có thể lựa chọn gửi đông tinh trùng trước đó, xem như mẫu dự phòng và đôi khi đây lại là nguồn tinh trùng chủ yếu.
Sau khi trứng được chọc hút thành công sẽ được chuyển qua phòng thí nghiệm để được bảo quản trong điều kiện có thể duy trì sự phát triển. Phôi sau khi được thụ tinh sẽ cho phát triển trong đĩa hoặc trong ống nghiệm nhỏ với môi trường nuôi cấy giống như ở ống dẫn trứng và tử cung. Những đĩa chứa phôi này sẽ được bảo quản trong tủ cấy để đảm bảo nhiệt độ và nồng độ của các loại khí như O2, CO2,...
Vài giờ sau khi chọc hút trứng ra, tinh trùng sẽ được đưa vào môi trường có trứng (IVF), hoặc đưa một tinh trùng vào trong để thụ tinh trực tiếp với trứng trưởng thành, gọi là kỹ thuật tiêm tinh trùng vào bào tương noãn (ICSI). Tiếp theo, trứng tiếp tục được nuôi trong tủ cấy. Kỹ thuật viên sẽ định kỳ khảo sát những đĩa nuôi cấy này để đánh giá sự phát triển của phôi.
Những ngày sau IVF hoặc ICSI, phôi sẽ được đánh giá kiểm tra tình trạng phát triển. Vào ngày đầu tiên, phôi phát triển bình thường có đặc điểm là một tế bào có hai nhân, đây gọi là hợp tử. Hai ngày sau, phôi bắt đầu phân chia thành 4 tế bào. Vào ngày thứ ba, phôi chứa 8 tế bào. Nếu nuôi ổn định đến ngày thứ năm, phôi sẽ phát triển theo cấp số nhân đến giai đoạn blastocyst (túi phôi) có chứa một khối từ 80 tế bào trở lên, một khoang dịch bên trong.
Vì sẽ có một số trứng và phôi phát triển bất thường nên không phải tất cả trứng sẽ thụ tinh và tất cả phôi sẽ phát triển bình thường. Khả năng phôi tạo thành thai liên quan tới sự phát triển bình thường của phôi. Tuy nhiên, điều này là không chắc chắn vì không phải tất cả phôi quan sát thấy đều sẽ phát triển với bộ gen bình thường và cũng không phải tất cả phôi phát triển chậm hơn sẽ có bộ gen bất thường. Mặt khác, hình thái quan sát được dưới kính hiển vi là hướng dẫn quan trọng và phổ biến nhất để chọn lựa những phôi tốt để chuyển vào buồng tử cung, quá trình này gọi là chuyển phôi.
Mặc dù tất cả các bước đều làm tốt, nhưng vẫn có thể có một số tình huống xảy ra trong phòng thí nghiệm dẫn đến không có thai.
Tinh trùng sẽ được tách khỏi tinh dịch trong phòng thí nghiệm dưới một điều kiện đặc biệt
Trong khoảng 2 - 3 ngày sau khi chọc hút trứng, những phôi phát triển tốt sẽ được lựa chọn để chuyển. Số lượng phôi chuyển ảnh hưởng đến tỷ lệ có thai và tỷ lệ mang đa thai. Tuy nhiên, tuổi người mẹ và hình thái của phôi mới là hai yếu tố ảnh hưởng nhiều nhất đến kết quả có thai. Những phôi không chuyển còn lại nếu đạt chất lượng sẽ được đem đông lạnh và có thể chuyển vào những chu kỳ thụ tinh ống nghiệm kế tiếp.
Phôi thường được chuyển vào ngày thứ 3 hoặc 5 sau bước chọc hút trứng. Bác sĩ sẽ đưa một ống mềm qua cổ tử cung vào bên trong tử cung và đặt phôi vào trong lòng tử cung. Trong suốt quá trình này, thường không cần thiết phải gây mê và bệnh nhân có thể sẽ xuất viện sau vài giờ nằm nghỉ.
Khả năng phôi có thể làm tổ thành công trong buồng tử cung hay không tùy thuộc vào sự hỗ trợ nội tiết tố đầy đủ. Progesterone được dùng thường quy là vì lý do này.
Bổ sung progesterone có thể bằng đường uống, đường tiêm hoặc đặt âm đạo và trong một số trường hợp cần phải phối hợp nhiều cách. Bắt đầu bổ sung thuốc vào ngày thực hiện chọc hút. Thông thường, các tế bào trong nang trứng sẽ sản xuất progesterone sau khi chọc hút trứng. Tuy nhiên, trong quá trình chọc hút, các tế bào này có thể bị lấy ra cùng với trứng. Do đó, bổ sung progesterone là điều cần thiết, giúp nội mạc tử cung chuẩn bị tốt để đón nhận phôi làm tổ.
Thuốc được sử dụng hàng ngày cho đến khi thực hiện xét nghiệm thử thai. Nếu xét nghiệm có thai, người nữ sẽ phải dùng liên tục progesterone thêm vài tuần.
Cần phải làm xét nghiệm thử thai cho dù tình trạng xuất huyết âm đạo nhiều hay ít. Xét nghiệm này giúp chẩn đoán xác định khả năng có thai và được thực hiện 10 - 14 ngày sau chuyển phôi. Có thể làm lại xét nghiệm sau 2 ngày để khẳng định nếu kết quả dương tính. Nếu xét nghiệm cho kết quả âm tính, bác sĩ sẽ ngừng thuốc progesterone và hướng dẫn các bước xử trí tiếp theo.
Nếu kết quả xét nghiệm có thai, việc theo dõi sát thai kỳ là cần thiết nhằm xác định nguy cơ xảy ra biến chứng như sảy thai, thai ngoài tử cung hoặc tình trạng đa thai để có hướng điều trị thích hợp và kịp thời. Dùng thuốc nội tiết chứa progesterone hỗ trợ hoàng thể thai nghén.
Công đoạn chuyển phôi thai
Khi chưa có thai nhưng còn phôi trữ, bác sĩ có thể tiếp tục dùng phôi trữ để chuyển vào tử cung của người nữ ở các chu kỳ thụ tinh ống nghiệm tiếp theo mà không cần phải tiến hành lại các bước kích thích trứng hay chọc hút trứng.
Trong suốt chu kỳ thụ tinh ống nghiệm, vợ chồng nên chuẩn bị sẵn sàng về tâm lý, sức khỏe, sắp xếp công việc và chuẩn bị chi phí... để đảm bảo thực hiện quy trình thụ tinh được trọn vẹn và không bị ảnh hưởng bởi các yếu tố về mặt chủ quan.
Xem tiếp...
Bước 1. Chuẩn bị
Đầu tiên, tại phòng khám vô sinh hiếm muộn, hai vợ chồng sẽ chuẩn bị và bổ sung hồ sơ bệnh, bao gồm thăm khám và làm các xét nghiệm sau:
- Khám phụ khoa, xét nghiệm PAP, siêu âm kiểm tra vùng chậu;
- Xét nghiệm máu cơ bản: GS-Rh, HIV, HbsAg, BW;
- Tinh dịch đồ;
- Xét nghiệm nội tiết.
Sau khi làm xét nghiệm, nếu tất cả các kết quả đều bình thường, bệnh nhân sẽ được yêu cầu nộp giấy đăng ký kết hôn, chứng minh nhân dân bản sao kèm bản chính để đối chiếu. Nếu các giấy tờ hợp lệ, hai vợ chồng sẽ có lịch hẹn để bắt đầu đợt điều trị.
Khởi đầu chu kỳ thụ tinh ống nghiệm là dùng thuốc ngừa thai một tháng trước khi vào giai đoạn kích thích buồng trứng. Điều này sẽ đảm bảo sử dụng thuốc ngăn rụng trứng đúng thời điểm nếu bệnh nhân đang có chu kỳ kinh không đều.
Bước 2. Kích thích buồng trứng
Kích thích buồng trứng là bước thứ 2 trong chu kỳ thụ tinh ống nghiệm, việc thực hiện tùy thuộc vào phác đồ dài hay ngắn. Với phác đồ dài, bác sĩ bắt đầu tiêm thuốc GnRH từ ngày thứ 21 của chu kỳ trước. Với phác đồ ngắn, tiến hành kích buồng trứng khi đang hành kinh.
Hiện có nhiều phác đồ được áp dụng trong kích thích buồng trứng, mỗi phác đồ dựa vào một cơ chế sinh lý khác nhau dù sử dụng chung một loại thuốc, song có nhóm bệnh nhân sẽ đáp ứng với phác đồ này tốt hơn so với phác đồ khác. Tuy nhiên, khi thay đổi phác đồ cho bệnh nhân thì không có nghĩa là đáp ứng điều trị sẽ thay đổi theo, từ kém sang tốt.
Bước 3. Theo dõi sự phát triển của nang noãn
Quá trình theo dõi nang noãn sẽ được đánh giá bằng cách thực hiện siêu âm qua đường âm đạo và xét nghiệm nội tiết tố trong máu, nhiều lần trong chu kỳ thụ tinh ống nghiệm. Dựa vào kết quả này, bác sĩ sẽ có sự điều chỉnh liều thuốc phù hợp với sự phát triển của nang noãn.
Bước 4. Trưởng thành noãn hoàn toàn và tiêm hCG
HCG (Human chorionic gonadotropin) là một loại thuốc thuộc nhóm nội tiết, có tác dụng kích thích noãn trưởng thành hoàn toàn. Việc xác định ngày tiêm hCG thích hợp là rất quan trọng, vì trên cơ sở đó sẽ xác định thời gian chọc hút trứng.

HCG có tác dụng kích thích noãn trưởng thành hoàn toàn
Bước 5. Chọc hút trứng qua đường âm đạo
Trứng của người nữ sẽ được hút từ buồng trứng bằng kim, dưới sự hướng dẫn của siêu âm và gây mê, giúp bệnh nhân đỡ đau và cảm thấy thoải mái hơn. Tổn thương mô và nhiễm trùng rất hiếm khi xảy ra.
Chọc hút trứng được thực hiện trong khoảng 34 - 36 giờ sau khi tiêm hCG. Thuốc gây mê được tiêm qua đường tĩnh mạch (giúp giảm đau và gây mê) để giảm bớt sự khó chịu xảy ra trong suốt quá trình thực hiện thủ thuật. Hầu hết các bệnh nhân đều ngủ trong quá trình chọc hút trứng. Đầu dò siêu âm được đưa vào đường âm đạo dùng để quan sát buồng trứng và các nang noãn bên trong buồng trứng. Một kim dài có thể quan sát trên siêu âm được dùng để hút dịch từng nang. Dịch hút được bao gồm dịch nang, tế bào nang và trứng. Bác sĩ sẽ tiến hành chọc hút trứng và dịch nang vào trong một ống nghiệm và nhân viên phôi học sẽ xác định trứng trong dịch nang dưới kính hiển vi.
Sau chọc hút vài ngày, một số ít trường hợp có thể bị ra máu âm đạo và căng tức bụng. Thông thường, bệnh nhân sẽ hồi phục hoàn toàn sau từ 1 - 2 ngày. Nếu sau đó, bệnh nhân có dấu hiệu căng tức bụng, chướng bụng, nôn và buồn nôn, tiểu ít... cần thông báo cho bác sĩ điều trị.
Số lượng trứng chọc hút có liên quan tới số lượng buồng trứng, vị trí buồng trứng có thể chọc hút và số lượng nang noãn phát triển khi được kích thích buồng trứng. Trung bình mỗi bệnh nhân sẽ chọc hút được từ 8 đến 15 trứng.

Hình ảnh chọc hút trứng qua đường âm đạo
Bước 6. Thụ tinh cho trứng và nuôi phôi
Tinh trùng và trứng sẽ được đặt chung với nhau để thụ tinh dưới một điều kiện đặc biệt (điều kiện môi trường nuôi cấy, nhiệt độ, độ ẩm và ánh sáng thích hợp) để hỗ trợ cho việc thụ tinh. Môi trường nuôi cấy được thiết lập để giúp quá trình thụ tinh diễn ra trong điều kiện tốt nhất bình thường và phôi có thể phát triển trong giai đoạn sớm. Nhờ nuôi dưỡng trong điều kiện phòng thí nghiệm mà người ta có thể nhận biết được phôi nào phát triển tốt, phôi nào kém hoặc không phát triển.
Tinh trùng được lấy bằng cách cho người nam thủ dâm vào buổi sáng trong ngày chọc hút trứng, sau đó tinh trùng sẽ được tách khỏi tinh dịch. Nếu bệnh nhân gặp khó khăn trong việc lấy tinh trùng thì có thể lựa chọn gửi đông tinh trùng trước đó, xem như mẫu dự phòng và đôi khi đây lại là nguồn tinh trùng chủ yếu.
Sau khi trứng được chọc hút thành công sẽ được chuyển qua phòng thí nghiệm để được bảo quản trong điều kiện có thể duy trì sự phát triển. Phôi sau khi được thụ tinh sẽ cho phát triển trong đĩa hoặc trong ống nghiệm nhỏ với môi trường nuôi cấy giống như ở ống dẫn trứng và tử cung. Những đĩa chứa phôi này sẽ được bảo quản trong tủ cấy để đảm bảo nhiệt độ và nồng độ của các loại khí như O2, CO2,...
Vài giờ sau khi chọc hút trứng ra, tinh trùng sẽ được đưa vào môi trường có trứng (IVF), hoặc đưa một tinh trùng vào trong để thụ tinh trực tiếp với trứng trưởng thành, gọi là kỹ thuật tiêm tinh trùng vào bào tương noãn (ICSI). Tiếp theo, trứng tiếp tục được nuôi trong tủ cấy. Kỹ thuật viên sẽ định kỳ khảo sát những đĩa nuôi cấy này để đánh giá sự phát triển của phôi.
Những ngày sau IVF hoặc ICSI, phôi sẽ được đánh giá kiểm tra tình trạng phát triển. Vào ngày đầu tiên, phôi phát triển bình thường có đặc điểm là một tế bào có hai nhân, đây gọi là hợp tử. Hai ngày sau, phôi bắt đầu phân chia thành 4 tế bào. Vào ngày thứ ba, phôi chứa 8 tế bào. Nếu nuôi ổn định đến ngày thứ năm, phôi sẽ phát triển theo cấp số nhân đến giai đoạn blastocyst (túi phôi) có chứa một khối từ 80 tế bào trở lên, một khoang dịch bên trong.
Vì sẽ có một số trứng và phôi phát triển bất thường nên không phải tất cả trứng sẽ thụ tinh và tất cả phôi sẽ phát triển bình thường. Khả năng phôi tạo thành thai liên quan tới sự phát triển bình thường của phôi. Tuy nhiên, điều này là không chắc chắn vì không phải tất cả phôi quan sát thấy đều sẽ phát triển với bộ gen bình thường và cũng không phải tất cả phôi phát triển chậm hơn sẽ có bộ gen bất thường. Mặt khác, hình thái quan sát được dưới kính hiển vi là hướng dẫn quan trọng và phổ biến nhất để chọn lựa những phôi tốt để chuyển vào buồng tử cung, quá trình này gọi là chuyển phôi.
Mặc dù tất cả các bước đều làm tốt, nhưng vẫn có thể có một số tình huống xảy ra trong phòng thí nghiệm dẫn đến không có thai.

Tinh trùng sẽ được tách khỏi tinh dịch trong phòng thí nghiệm dưới một điều kiện đặc biệt
Bước 7. Chuyển phôi
Trong khoảng 2 - 3 ngày sau khi chọc hút trứng, những phôi phát triển tốt sẽ được lựa chọn để chuyển. Số lượng phôi chuyển ảnh hưởng đến tỷ lệ có thai và tỷ lệ mang đa thai. Tuy nhiên, tuổi người mẹ và hình thái của phôi mới là hai yếu tố ảnh hưởng nhiều nhất đến kết quả có thai. Những phôi không chuyển còn lại nếu đạt chất lượng sẽ được đem đông lạnh và có thể chuyển vào những chu kỳ thụ tinh ống nghiệm kế tiếp.
Phôi thường được chuyển vào ngày thứ 3 hoặc 5 sau bước chọc hút trứng. Bác sĩ sẽ đưa một ống mềm qua cổ tử cung vào bên trong tử cung và đặt phôi vào trong lòng tử cung. Trong suốt quá trình này, thường không cần thiết phải gây mê và bệnh nhân có thể sẽ xuất viện sau vài giờ nằm nghỉ.
Bước 8. Bổ sung nội tiết tố
Khả năng phôi có thể làm tổ thành công trong buồng tử cung hay không tùy thuộc vào sự hỗ trợ nội tiết tố đầy đủ. Progesterone được dùng thường quy là vì lý do này.
Bổ sung progesterone có thể bằng đường uống, đường tiêm hoặc đặt âm đạo và trong một số trường hợp cần phải phối hợp nhiều cách. Bắt đầu bổ sung thuốc vào ngày thực hiện chọc hút. Thông thường, các tế bào trong nang trứng sẽ sản xuất progesterone sau khi chọc hút trứng. Tuy nhiên, trong quá trình chọc hút, các tế bào này có thể bị lấy ra cùng với trứng. Do đó, bổ sung progesterone là điều cần thiết, giúp nội mạc tử cung chuẩn bị tốt để đón nhận phôi làm tổ.
Thuốc được sử dụng hàng ngày cho đến khi thực hiện xét nghiệm thử thai. Nếu xét nghiệm có thai, người nữ sẽ phải dùng liên tục progesterone thêm vài tuần.
Bước 9. Thử thai
Cần phải làm xét nghiệm thử thai cho dù tình trạng xuất huyết âm đạo nhiều hay ít. Xét nghiệm này giúp chẩn đoán xác định khả năng có thai và được thực hiện 10 - 14 ngày sau chuyển phôi. Có thể làm lại xét nghiệm sau 2 ngày để khẳng định nếu kết quả dương tính. Nếu xét nghiệm cho kết quả âm tính, bác sĩ sẽ ngừng thuốc progesterone và hướng dẫn các bước xử trí tiếp theo.
Bước 10. Theo dõi thai giai đoạn sớm
Nếu kết quả xét nghiệm có thai, việc theo dõi sát thai kỳ là cần thiết nhằm xác định nguy cơ xảy ra biến chứng như sảy thai, thai ngoài tử cung hoặc tình trạng đa thai để có hướng điều trị thích hợp và kịp thời. Dùng thuốc nội tiết chứa progesterone hỗ trợ hoàng thể thai nghén.

Công đoạn chuyển phôi thai
Khi chưa có thai nhưng còn phôi trữ, bác sĩ có thể tiếp tục dùng phôi trữ để chuyển vào tử cung của người nữ ở các chu kỳ thụ tinh ống nghiệm tiếp theo mà không cần phải tiến hành lại các bước kích thích trứng hay chọc hút trứng.
Trong suốt chu kỳ thụ tinh ống nghiệm, vợ chồng nên chuẩn bị sẵn sàng về tâm lý, sức khỏe, sắp xếp công việc và chuẩn bị chi phí... để đảm bảo thực hiện quy trình thụ tinh được trọn vẹn và không bị ảnh hưởng bởi các yếu tố về mặt chủ quan.
Xem tiếp...
